技术分享:支气管皮瓣重建非圆形气管或隆凸切除
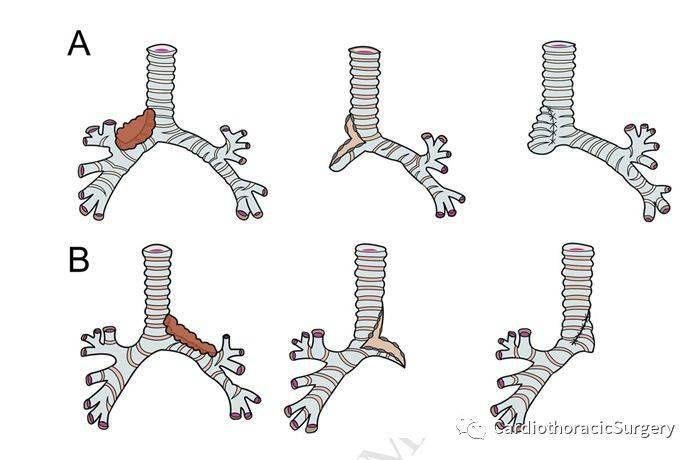
图1:A右侧肺切除联合右侧主支气管皮瓣(n=45)B左肺切除联合左下叶支气管皮瓣
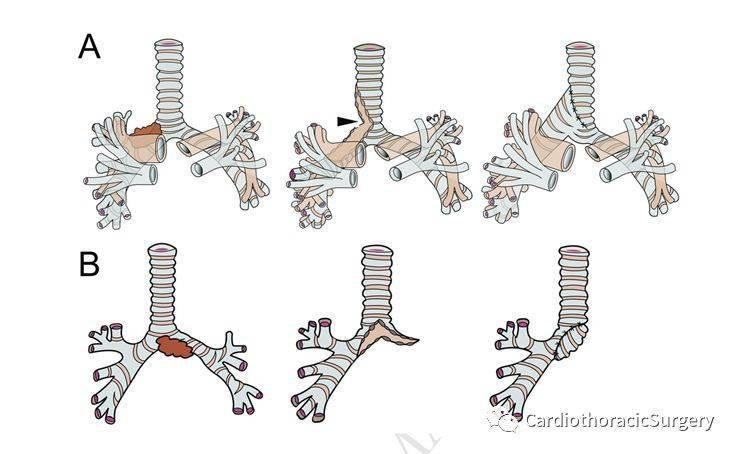
图2:A右侧上肺叶切除联合右侧主支气管皮瓣(n=9)。V字型修剪在气管与支气管皮瓣交界处(黑色箭头)。B左肺切除联合左侧主支气管皮瓣修复右支气管缺损(n=4)
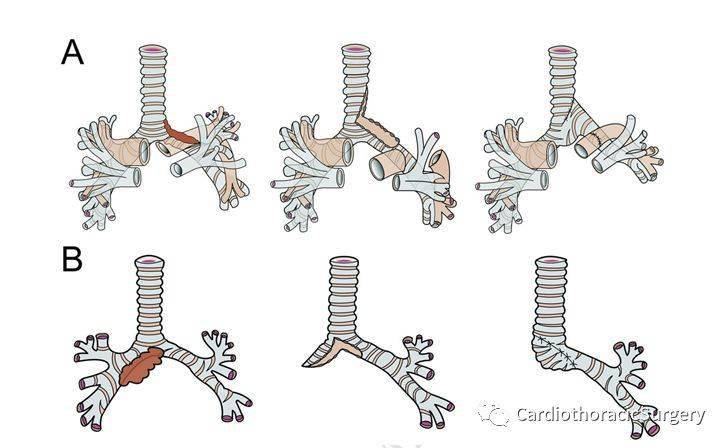
图3:A右肺切除联合右主支气管皮瓣修补左支气管缺损(n=5)B左上肺叶切除联合左下叶支气管皮瓣
环形气道切除和端端吻合是治疗 肿瘤侵犯下支气管和隆凸最常见的方法。然而长段环形气管或隆凸切除通常会导致中央气道缺损,用端端吻合的方式去修补不合适以及风险较大。然而,气管袖状肺切除是一个复杂的过程,与严重的发病率和死亡率相关,不适合肺功能差的病人。
1952年F.G. Kergin描述了一种新的方法用于治疗下支气管或隆凸肿瘤侵犯。支气管皮瓣向上翻转覆盖肺切除后的气管缺损。在先前的研究中,研究者改良了这种方法并将其应用于闭合性巨大气道缺损,其中气管袖状肺切除或隆凸加肺切除看起来不可行,因为端端吻合处的巨大张力和肺功能储备有限。那些研究主要描述了支气管皮瓣重建的外科方法和对该技术疗效的评估。研究者先前的研究表明支气管皮瓣重建通过减轻吻合口张力关闭较大的气道缺损是很有用的。鉴于此,来自上海肺科医院的陈昶教授等开展了一项研究,该研究评估不同 支气管皮瓣手术方式的效果和安全性。研究结果发表在近期的ATS杂志上。
患者和方法
本研究已获得上海伦理委员会批准。
胸科医院1990年到2016年,73名病人接受了支气管重建非环形支气管-隆凸切除的巨大缺损。根据肿瘤的位置和尺寸和肺功能储备,进行了6种不同类型的支气管皮瓣重建。对于每一位患者,记录重建的类型,侵犯的周长百分比,气道的位置尺寸以及术后并发症的管理。
术前评估
所有患者接受了一系列的术前检查,包括CT、纤维支气管镜和肺功能检查等。支气管镜检查是区分支气管壁的浸润部位,显露肿瘤的尺寸和位置的必要检查方法。气道缺损超过所涉及气道周长的50%是支气管皮瓣重建的禁忌症。纵膈镜检查只针对淋巴结肿大的患者或用于排除CT检查发现的N3期疾病。在选择合适的手术类型时,应考虑肿瘤的尺寸位置,纵膈淋巴结的状况以及肺功能等。
麻醉和气道管理
采用双腔气管插管全麻。持续动脉血气和动脉血压的监测。在气管以及支气管侧壁切除后,将管道插入到对侧主支气管以避免气管缝合时损伤其支气管袖口。进行右侧支气管皮瓣重建时,病人通过左侧双腔气管插管通气。进行左侧支气管皮瓣时,一个额外的气管内插管被放置在右侧主支气管。这样,可以持续保持低潮气量通气及避免窒息氧合技术以减少重复插管对气道的损害。通过支气管皮瓣重建,避免了气管支气管的完全离断,保持了气管和主支气管的连续性。在完成吻合后,常规进行支气管镜检查以检查吻合和清除气道内分泌物。
外科手术
在先前的研究中描述了4种类型的支气管皮瓣重建(图1,2)。有两种新的改良手术:左上叶切除及支气管皮瓣重建(图3A)和右叶切除联合右主支气管皮瓣修复左支气管缺损(图3B)。
常规行后外侧开胸。在气管或支气管切开前,应当在术前及术中应用纤维支气管镜确保肿瘤上下边缘的安全以及准确标记。结扎肺血管后,在直视下解剖暴露主支气管。再次评估肿瘤沿主支气管浸润的长度以便随后的切除。为了确保安全的边缘,主支气管的中间部必须是阴性的。安全的肿瘤切除范围是肿瘤边缘上下5-10mm。之后切取支气管边缘去做冰冻分析以确保边缘无肿瘤。对于左上叶支气管起源的病变,涉及少于气道周长的50%,我们的研究是建议行左上叶切除加支气管皮瓣重建的。肺下韧带与肺门系统性的分离。进行近端肺动脉系统的肝素化及夹闭后,进行肺动脉(PA)的袖状离断。然后在左主支气管做斜行切口。保留主支气管后壁皮瓣去左气管外侧缺损(图3A)。采用可吸收4-0 Vicryl进行间断缝合(Ethicon, Inc, Somerville, NJ)。缝合从隆凸下发开始,向上直到闭合整个支气管。然后,采用不可吸收单丝缝合法进行肺动脉和肺叶间动脉的吻合。
对于侵犯右侧主支气管前内侧壁并拓展至隆凸的病变,右肺切除加右主气管皮瓣重建是去除病变的合适的手术。切口斜切于右主支气管的下部,然后向上至隆凸上1.5cm。肺切除后的右主支气管侧壁用来形成支气管皮瓣。皮瓣向下旋转,关闭对侧气道内侧的巨大缺损(图3B)。
重建完成后,用带蒂的前纵膈脂肪垫或肋间肌肉蒂对残端进行常规的覆盖和加固,以防止瘘的发生。在我们的经验中,通过在气管和支气管皮瓣的连接处做一个V型的修剪可以有效的减少吻合口张力(见图2A,黑色箭头)。这样,吻合口张力在吻合部位分散,通过避免纵向张力有效的降低了裂开的风险。
统计分析
统计分析采用SPSS22.0(SPSS, Inc, Chicago, III)。生存率用Kaplan-Meier法估计。连续变量表示为平均值±标准差。分类变量用计数或比率表示。X2 检验用来比较分类变量。当p值小于0.05时认为差异显著。
结果
病人特点
表1总结了病人的特点。男患者68例,女患者5例,平均年龄55.7±9.6岁。我们进行了支气管皮瓣向上翻转重建,其中右肺切除45例,右上肺叶切除9例,左肺切除7例,左上肺叶切除4例。鳞状细胞癌40例,腺癌8例,其他组织学亚型25例。气道切除的长度指切除的气管和支气管部分的长度。切除2cm以上的8例,4cm的41例,6cm的15例,6cm以上的3例。平均切除长度为3.8cm,最多为气道周长的50%。
辅助治疗
12名患者接受了新辅助治疗,其中5名只进行了新辅助化疗,7名进行了新辅助放化疗。术前平均剂量为41.5 ±4.2 Gy。53名患者进行了术后辅助治疗。其中,8名支气管切缘阳性的患者同时接受了放化疗,放疗剂量为30 to 60 Gy,44名完全切除患者只接受了化疗。
并发症和30日死亡率
在这个研究中,严重术后并发症发生在13名病人上(17.8%),总的30日死亡率是2.7%(2/73),未发生术中死亡。有4名患者发生术后支气管胸腔瘘(BPF)。一名患者接受了瘘修复手术,但在一个月后死于急性呼吸窘迫综合征。1名患者及其家属因为患者较差的生理状况和手术风险拒绝修复手术,最终死于呼吸衰竭。其他2名患者通过术后引流1到3周成功治愈。5名患者发生了严重的术后感染。所有患者都进行了抗感染药物和机械通气治疗,1名患者也进行了腹膜透析治疗。两名患者发生了肺不张,在接受了常规的祛痰、雾化和抗菌治疗后肺复张良好。两名患者在术后两月发生支气管吻合口狭窄,都经支架置入成功治愈。

长期随访
所有患者的平均生存期为33±21.9个月,气道切除大于4cm的患者平均23±11.6个月,气道切除少于4cm的患者平均43±24.9个月。气道切除大于或小于4cm的患者术后并发症发生率无明显差异(9/32 vs 4/28, p =0.295)。在我们的队列中,2年生存率为63.5%,5年生存率为23.6%。

讨论
肿瘤涉及下支气管或隆凸不常见但并不罕见。过度的吻合口张力被认为是环形气管或隆凸切除后失败的最常见的原因,尽管应用了好几个技术来克服这一缺陷,比如滑动法,不同的缓解方法,带蒂肌肉皮瓣和组织工程材料的移植。也有许多技术难题和各种并发症。不同口径的气管与支气管的吻合是一个复杂的过程,可能会损伤气管或支气管侧壁的血供。所以,即使对于经验丰富的外科医生而言用端端吻合重建长段支气管缺损也是一个挑战。
此外,目前气道代替物缺乏气道韧性结构和上皮,这些对于维持正常的呼吸很重要的。在我们先前的研究中,我们发现非环形气道切除加支气管皮瓣重建可能是治疗巨大中央中央气道缺损的一种有效的替代方法。在这个研究中,我们试图进一步证实支气管皮瓣重建的有效性和安全性,并更新我们的技术,术前病人选择的经验及术后并发症的管理。
非环形切除以及支气管皮瓣重建在修复巨大中央气道缺损方面具有独特的优势。Grillo和他的同事发现当切除长度超过4cm时,吻合口张力明显上升,这会导致术后并发症和吻合失败的发生率明显上升。我们的技术将传统端端吻合的纵向张力转化为分散广泛吻合口范围内的横向张力。为进一步降低吻合口张力,采用V型塑形法将隆凸上举。此外,这个技术能克服主支气管皮瓣短于支气管侧壁缺损的障碍,尤其对于右支气管的巨大缺损(图2A)。隆凸和袖状切除的死亡率是2.7%到15%,发病率为11.3%到39.8%。在我们的研究中,术后主要并发症发生在13名患者上(17.8%),总的30日死亡率为2.7%。气道切除大于或小于4cm的患者术后并发症发生率无明显差异。吻合口血供的受损是另一个术后并发症的危险因素。
环形气道切除会损害气管微循环,这会对吻合口愈合造成不良影响。但是,我们的方法表明通过保留气管和支气管的一个侧壁可保留气管及支气管的侧壁血管蒂。这个技术能减少主要吻合口并发症的风险,因此降低围手术期的死亡率。我们技术的另一个优点是它保留了气道的连续性,这保留了更多的气管韧性和上皮组织。同时,它通过避免端端吻合简化了气管支气管成形术。
BPF仍是危及生命的并发症之一,在传统袖状切除后其发生率为3.7%到16.7%。在我们的研究中,BPF发生率为5.5%(4/73),这在先前报告的范围内。由于早期BPF更容易用保守治疗管理,我们在病人出院前常规行支气管镜检查以发现无症状的BPF。感染控制和引流管理是治疗微瘘的关键。在这个研究中,2名患者被发现了2mm左右的微瘘,通过使用引流和广谱抗生素成功闭合微瘘。BPF超过5mm的通常建议再次手术。在我们的研究中,1名患者接受了血管化良好的肌肉的修复,但由于严重的胸腔内感染死于ARDS。总的来说,当病人出现严重的胸腔内感染和较差的身体条件时,瘘的修复风险很高失败的几率会增加。
吻合口狭窄是另一个值得注意的术后并发症。Bylicki和他的同事报道说12%的接受袖状切除的患者会出现吻合口狭窄。Eiji和他的同事也表明支气管成形术后吻合口狭窄的概率是8.5%。他们发现狭窄或许是支气管软骨的破坏引起的,支气管软骨破坏是缺血损伤的结果。但是,在我们的研究中支气管狭窄的发生率为2.7%,这是由于保留了气道的连续性。皮瓣重建技术保留了气管和支气管的韧性结构,保护了气管壁的血供。支气管镜球囊扩张是管理良性吻合口狭窄的最好的方法。但是,只有当吻合口的通畅不能通过球囊扩张维持时才考虑支气管内支架。在这个研究中,有2名患者在术后2个月接受了支架置入。
总的2年生存率为63.5%,5年生存率为23.6%,可以与以往的报道的气管袖状切除和隆凸切除比较。具有病理证实的气管壁或隆凸肿瘤累及定义为T4期常伴有纵膈或隆凸下淋巴结转移。我们发现N0-1的病人相比于N2的病人有更好的生存结果(中位数分别为42.5和23.0月)。目前,N2期患者的手术指征仍存在争议。最近的研究发现,新辅助治疗后的手术可以有效治疗N2非小细胞肺癌(NSCLC)。在这个研究中,N2患者在新辅助治疗降期后可以考虑根治性手术。但是,Burifiend和他的同事报道说,在不适用新辅助治疗的患者中总的30日并发症发生率是30%,在新辅助治疗的患者中为42%。
Yamamoto和他的同事也表明,术前化疗可能会对支气管肌肉血供和支气管残端的愈合造成不利影响。与我们的报告相反,只有1名支气管皮瓣重建患者在接受新辅助放化疗后发生了BPF。考虑到在我们的研究中接受新辅助治疗的患者数目较少,新辅助治疗对术后并发症的影响并不明朗。需要进行前瞻性随机临床试验去解决这个争议。
气道缺损不超过气道周长的50%是一个支气管皮瓣重建的先决条件。否则,无法形成用于修复长段气道缺损的游离支气管皮瓣。在采用皮瓣重建前,另一个要注意的点是对于累及下气管侧壁的病变,切除的气管长度右侧应小于3cm,左侧应小于2cm。总的来说,当术前估计气道切除长度大于4cm时,术前应评估支气管皮瓣重建的可行性。这个技术减少了气管和主支气管之间的吻合口张力,要优于常规方法。
局限性
不可避免的是,这个研究的主要局限性是一个长时间的回顾性研究。期间,手术和麻醉技术及手术器械取得了巨大进展。此外,研究主题具有异质性及病人数量较少。但是,这个手术的主要优点是避免了长气道切除后端端吻合的风险及保留了足够的肺组织,特别是对于中央气道缺损≥4cm的病人。我们相信这个技术在降低这些并发症上具有潜在的优势,发病率,死亡率以及修复巨大中央缺损上具有潜在优势。
结论
6种不同类型的支气管皮瓣重建是一种在病人进行非环形气管切除或隆凸切除后,病人肺功能较差或端端吻合不适合且风险较大时,闭合巨大中央气道缺损的有效治疗方法。
原文题目:Reconstruction of Long Noncircumferential Tracheal or Carinal Resections withBronchial Flaps
